“Pé caído”
Síndrome do Pé Caído: causas, diagnóstico e tratamento
A síndrome do pé caído é uma condição neurológica relativamente comum que provoca dificuldade para levantar a parte da frente do pé ao caminhar. Isso pode causar tropeços frequentes, alteração da marcha e sensação de fraqueza no pé ou na perna.
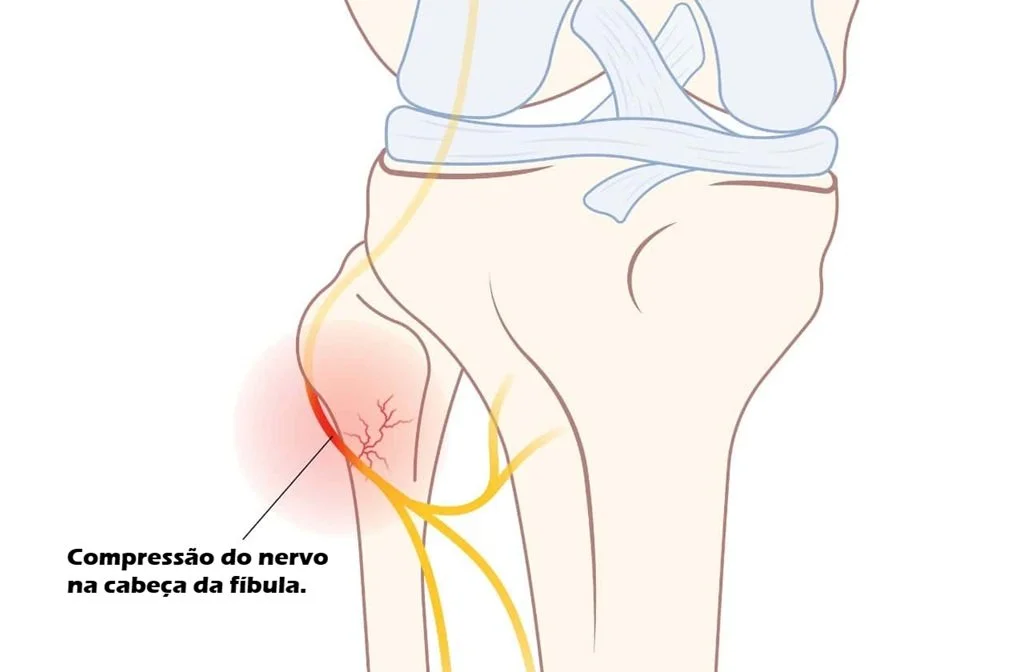
Embora possa ter diversas causas, na grande maioria dos casos o problema está relacionado à neuropatia do nervo fibular comum na região da cabeça da fíbula, localizado na parte lateral do joelho.
Nesse caso podemos observar a fraqueza para elevar o pé direito.
A principal causa: compressão do nervo fibular
O nervo fibular comum é responsável por controlar os músculos que levantam o pé e os dedos, assim como a sensibilidade da parte de cima (dorso) do pé. Como ele passa muito superficialmente ao redor da cabeça da fíbula, torna-se vulnerável à compressão.
Uma das causas mais frequentes dessa compressão é a perda rápida ou significativa de peso, que reduz a proteção natural de gordura ao redor do nervo.
Outras possíveis causas incluem:
Compressão prolongada na região do joelho (como cruzar as pernas por muito tempo)
Traumas na região do joelho ou da perna
Lesões estruturais, como cistos ou tumores
Imobilizações prolongadas
Complicações após cirurgias
Algumas doenças neurológicas ou metabólicas
Radiculopatia (compressão na coluna):
A compressão de uma raiz da coluna (raiz de L5 - lombar) também pode causar quadro de fraqueza do pé e alteração sensitiva. Normalmente também haverá dor na região lombar com irradiação para o membro inferior. A eletroneuromiografia também é capaz de identificar alteração nos músculos desta raiz. Quando, no exame clínico, observa-se essa possibilidade deve-se também realizar um exame de imagem da coluna lombar, sendo a ressonância magnética o método mais adequado.
Frequência da doença
A neuropatia do nervo fibular é considerada a neuropatia compressiva mais comum do membro inferior.
Ela pode ocorrer em qualquer idade, mas é mais frequentemente observada em adultos jovens e de meia-idade. Alguns estudos mostram uma leve predominância em homens, possivelmente relacionada a fatores ocupacionais e maior exposição a traumas ou compressões prolongadas.
Compressão do nervo fibular na cabeça da fíbula.
Diagnóstico: quais exames são importantes?
O diagnóstico correto é fundamental para definir o tratamento e evitar sequelas permanentes.
Eletroneuromiografia: é o exame mais importante para confirmar o diagnóstico. Ela permite avaliar o funcionamento do nervo fibular, identificar o local da lesão, determinar a gravidade da neuropatia e estimar o prognóstico de recuperação.
Ultrassonografia do nervo
A ultrassonografia de nervos periféricos tem ganhado cada vez mais importância na avaliação dessa condição. Esse exame permite visualizar diretamente o nervo fibular na região da cabeça da fíbula e identificar: compressões, espessamentos do nervo, cistos ou lesões estruturais e alterações anatômicas. Em muitos casos, a ultrassonografia oferece melhor avaliação estrutural do nervo do que a ressonância magnética, que frequentemente não possui resolução suficiente para avaliar nervos periféricos pequenos com precisão.
Quando a cirurgia é necessária?
Nos casos leves, muitas vezes ocorre recuperação espontânea com medidas conservadoras, como:
Fisioterapia
Evitar compressões locais (não cruzar as pernas)
Uso de órteses quando necessário
No entanto, casos moderados ou graves que não apresentam melhora podem necessitar de tratamento cirúrgico para descompressão do nervo. A cirurgia tem como objetivo liberar o nervo comprimido e evitar que o déficit neurológico se torne permanente. Por isso, o diagnóstico precoce e a avaliação adequada são fundamentais.
Avaliação especializada
O Dr. Nicolas Cavalcante é especialista na avaliação de neuropatias periféricas e no diagnóstico da síndrome do pé caído.
Em sua prática clínica, realiza:
Eletroneuromiografia
Ultrassonografia de nervos periféricos
Além disso, também orienta o médico solicitante sobre a interpretação dos exames e sobre a melhor conduta para cada caso.
Essa abordagem integrada permite diagnóstico mais preciso, definição do prognóstico e orientação adequada do tratamento.